Die Topographie-Karten der Pentacam®
Unterschiede zwischen den verschiedenen Topographiekarten der Pentacam®
- Ausgangsbasis für die Topographiekarten bei der Pentacam® sind zunächst die Höhenwerte, die aus den Scheimpflugbildern und dem daraus berechneten 3D-Modell des vorderen Augenabschnittes gewonnen werden.
- Aus den Höhenwerten werden direkt die Sagittalradien bzw. Tangentialradien abgeleitet.
- Bei der Umrechnung der Krümmungsradien in Brechkraftwerte sind verschieden Faktoren zu beachten:
A. Der refraktive Effekt
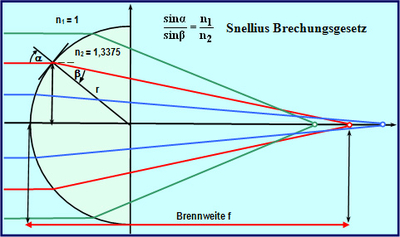
Eine Kugel weist an jeder Stelle dieselben Krümmungsradien auf, aufgrund der sphärischen Aberration der Hornhaut aber nicht überall dieselbe Brechkraft. Bei einfacher Umrechnung der Radien in Brechkraftwerte anhand der Gausschen Optik wird dieser Effekt nicht berücksichtigt. In einer Topographiekarte, die auf diese Weise berechnet wird und den refraktiven Effekt somit nicht berücksichtigt, würde eine Kugel mit einem Radius von 8 mm an jeder Position dieselbe Brechkraft von 42,2 Dioptrien aufweisen. Tatsächlich ist die refraktive Brechkraft in der Peripherie aufgrund der sphärischen Aberration aber höher. Die so genannten „Refraktiven Karten“ der Pentacam® sind mit Hilfe des Brechungsgesetzes von Snellius berechnet und berücksichtigen daher diesen Effekt. Für eine Kugel von 8 mm Radius zeigen diese Karten daher in der Peripherie größere Brechkraftwerte als im Zentrum an.
B. Einbeziehung der Vorder- / Rückfläche
Die meisten Keratometer und Placido-Topographen verwenden den refraktiven Index von 1,3375, um die Brechkraft der Hornhaut ausschließlich anhand der Hornhautradien der Vorderfläche zu berechnen. Diese Umrechnung erfolgt unter der Annahme, dass die Cornea eine einzelne brechende Oberfläche ist, zudem wird ein konstantes Verhältnis zwischen den Radien der Rück- und Vorderfläche angenommen (82,2 %). Für unbehandelte Augen ist diese Berechnungsmethode meistens ausreichend genau. Nach einem refraktiven Eingriff kann die Berechnung der kornealen Brechkraft nur auf Basis der Vorderflächenradien allerdings nicht mehr verwendet werden, weil sich das Verhältnis der Krümmungsradien von Rück- zu Vorderfläche deutlich verändert. In diesem Fall müssen die Hornhautradien der Hornhautrückfläche in die Analyse einbezogen werden.
C. Der refraktive Index
Die meisten Placido-Topographen verwenden aus historischen Gründen den refraktiven Index von 1,3375 für die Berechnung der Brechkraft der Hornhaut. Dieser refraktive Index ist selbst für unbehandelte Augen eigentlich nicht korrekt, da der tatsächliche refraktive Index der Hornhaut etwas niedriger ist (n ≈ 1,332). Die meisten IOL-Formeln korrigieren die auf Basis des refraktiven Index von 1,3375 erhaltenen Brechkraftwerte empirisch, so dass am Ende für unbehandelte Augen die Brechkraft der Intraokularlinse errechnet werden kann. Für post-Lasik Patienten kann diese empirische Korrektur allerdings nicht mehr verwendet werden, da in diesem Fall Krümmungsradien von Vorder- und Rückfläche berücksichtigt werden müssen (siehe B). Wenn bei der Umrechnung der Krümmungsradien in Brechkraft die refraktiven Indizes von Luft, Corneagewebe und Kammerwasser verwendet werden, können die entsprechenden Brechkraftwerte nicht mehr direkt in herkömmliche IOL-Formeln eingesetzt werden. Infolge der empirischen Korrektur der IOL-Formeln würde in diesem Fall eine Doppelkorrektur erfolgen. Daher müssen die so ermittelten Brechkraftwerte erst in äquivalente K-Werte umgewandelt werden, die dann in die IOL-Formeln eingesetzt werden können, die auf einem refraktiven Index von 1,3375 basieren. In einige moderne Formeln können allerdings direkt die tatsächlich gemessenen Krümmungsradien von Hornhautvorder- und Hornhautrückfläche eingesetzt werden, ohne äquivalente K-Werte zu verwenden (beispielsweise BESSt II Formel von Dr. Edmondo Borasio, PhacoOptics von Dr. Thomas Olson, Okulix von Dr. Paul-Rolf Preussner).
D. Die Lage der prinzipalen Ebenen
Bei Verwendung der Ray-Tracing Methode zur Berechnung der refraktiven Brechkraft der Hornhaut werden parallele Lichtstrahlen durch die Hornhaut gesendet. Jeder Lichtstrahl wird auf Basis der Steigung der brechenden Oberflächen sowie der refraktiven Indizes von Luft (n1=1), Corneagewebe (n2=1,376) und Kammerwasser (n3=1,336) mit Hilfe des Brechungsgesetzes von Snellius berechnet. Auf diese Weise wird auch die exakte Position der Lichtbrechung berücksichtigt, da die Brechung eines Lichtstrahles aufgrund der Hornhautdicke nicht exakt an denselben Positionen von Hornhautvorder- und Hornhautrückfläche erfolgt. Bei der herkömmlichen Berechnung der TrueNetPower wird die geringfügig unterschiedliche Lage der prinzipalen Ebenen von Vorder- und Rückfläche nicht berücksichtigt.
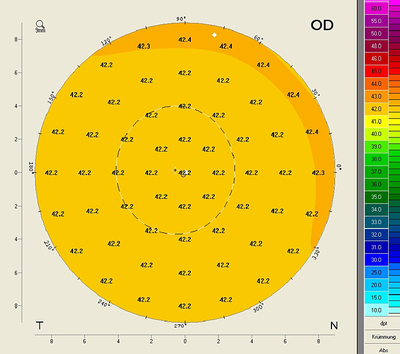
1. Die Sagittale (Axiale) Krümmungskarte
Die Karte berücksichtigt weder den refraktiven Effekt (A), noch die Radien der Hornhautrückfläche (B). Zudem wird der refraktive Index von 1,3375 verwendet (C). Die Umrechnung von den Sagittal - / bzw. Tangentialradien in Brechkraftwerte erfolgt mit Hilfe der Gausschen Optik anhand folgender Formel
Für eine Kugel mit einem Radius von r = 8 mm ergibt sich daher an jeder Position dieselbe Brechkraft.
Die Brechkraftwerte stimmen somit mit den Werten der Placido-Topographen überein, die ebenfalls diesen refraktiven Index verwenden. Da der refraktive Effekt innerhalb der Pupille rel. klein ist, liegen die sagittalen Brechkraftwerte in diesem Bereich noch relativ nahe an der tatsächlichen refraktiven Brechkraft der Hornhaut. Da auch die meisten IOL-Formeln auf dem refraktiven Index von 1,3375 basieren, können grundsätzlich die aus der Sagittalen Krümmungskarte abgeleiteten simulierten Keratometerwerte (simK) für unbehandelte Augen direkt in diese IOL-Formeln eingesetzt werden. Bevor andere/“neue“ Keratometer Werte in einer IOL-Berechnungformel verwendet werden, sollte zuvor immer ein Vergleich durchgeführt werden um den Einfluss der „neuen“ Keratometerwerte zu bewerten.
2. Die refraktive Brechkraftkarte (Vorderfläche)
Diese Karte berücksichtigt ebenfalls ausschließlich die Krümmungsradien der Hornhautvorderfläche (B) und verwendet den refraktiven Index von 1,3375 (C). Im Unterschied zur Sagittalen Brechkraftkarte wird bei dieser Karte aber der refraktive Effekt (A) berücksichtigt. Die Umrechnung in die refraktive Brechkraft erfolgt mit Hilfe des Brechungsgesetzes von Snellius.
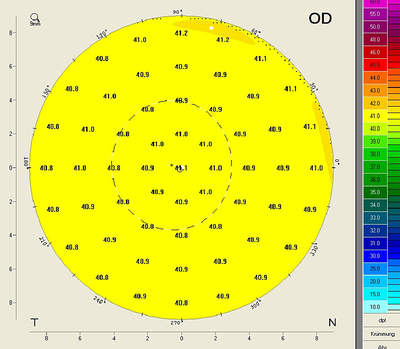
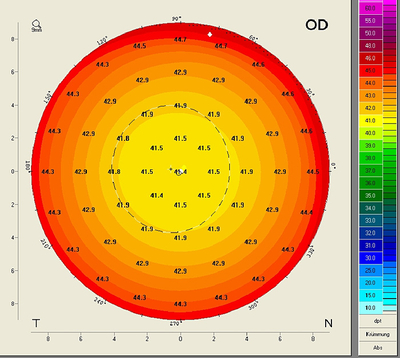
3. Die TrueNetPower-Karte
Die TrueNetPower-Karte gibt die optische Brechkraft der Hornhaut an, indem die Krümmungsradien der Hornhautvorderfläche und der Hornhautrückfläche berücksichtigt (B) und die refraktiven Indizes von Luft, Cornea und Kammerwasser verwendet werden (C). Die Umrechnung der Sagittalradien in Brechkraft erfolgt mit Hilfe der Gaußschen Optik, d.h. die sphärische Aberration wird in der Karte nicht berücksichtigt (A). Zur Berechnung der anterioren Brechkraft wird der refraktive Index von n2= 1,376 für das Corneagewebe und n1=1 für Luft verwendet. Zur Berechnung der posterioren Brechkraft werden die refraktiven Indizes des Kammerwassers (n3=1,336) und des Corneagewebes (n2=1,376) verwendet. Anschließend werden die beiden Werte addiert. Die TrueNetPower-Werte können daher nicht in eine IOL-Formel eingesetzt werden, die auf einem refraktiven Index von 1,3375 basieren, da sonst eine Doppelkorrektur erfolgen würde.
Für eine Kugel mit rant. = 8 mm und einer ebenfalls kugelförmigen Rückfläche mit rpost. = 6,58 mm (rpost./rant. = 82%) erhält man eine einheitliche Brechkraft von 40,92 dpt. Trotz des idealen Radienverhältnisses ergeben sich also unterschiedliche Brechkraftwerte wie in der sagittalen Brechkraftkarte (Effekt C).
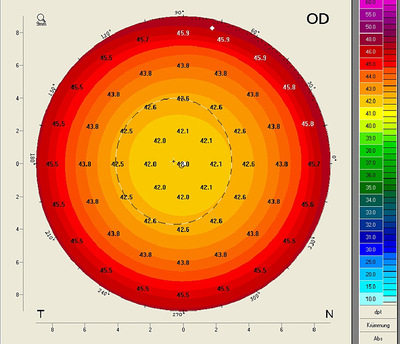
4. Die Karte der äquivalenten K-Werte
Diese Karte wurde so entworfen, dass die äquivalenten K-Werte (EKR) sowohl den refraktiven Effekt (A) als auch den Einfluss der Rückfläche berücksichtigen (B), dabei aber für unbehandelte Augen möglichst den aus der Sagittalen Brechkraftkarte entnommenen simulierten K-Werten entsprechen. Zur Berechnung der EKR-Werte werden in einem ersten Schritt das Brechungsgesetz von Snellius sowie die korrekten refraktiven Indizes des Hornhautgewebes und des Kammerwassers verwendet, die anteriore und die posteriore Brechkraft wird addiert. In einem zweiten Schritt werden die Ergebnisse so umgerechnet, dass für eine unbehandelte Hornhaut mit einem Radienverhältnis von 82 % die Werte den simK-Werten der Sagittalen Brechkraftkarte entsprechen. Anders ausgedrückt wird der Fehler, der durch den refraktiven Index von 1,3375 verursacht wird, zu den korrekten Brechkraftwerten hinzugefügt. Die Werte können daher direkt in solche IOL-Formeln eingesetzt werden, die den durch den refraktiven Index von 1,3375 hervorgerufenen Fehler empirisch korrigieren. Abb. 6 zeigt die Karte der EKR-Werte am Beispiel der Kugel mit rant. = 8 mm und einer ebenfalls kugelförmigen Rückfläche mit rpost. = 6,58 mm (rpost. / rant. = 82%). Bei diesem idealen Radienverhältnis von rpost. / rant. = 82% ist die Karte nahezu identisch zur refraktiven Brechkraftkarte der Vorderfläche
Da die Karte sowohl die Krümmungsradien der Vorder- und Rückfläche einbezieht, gleichzeitig aber auf den refraktiven Index von 1,3375 für eine unbehandelte Hornhaut ausgelegt ist, können die EKR-Werte grundsätzlich auch für post-refraktive Patienen in solche IOL-Formeln eingegeben werden, die auf einem refraktiven Index von 1,3375 basieren. Auf diese Weise wird eine Doppelkorrektur vermieden, während der Einfluss der Rückfläche dennoch in die Berechnung eingeht. Bevor andere/“neue“ Keratometer Werte in einer IOL-Berechnungformel verwendet werden, sollte immer zuvor ein Vergleich durchgeführt werden um den Einfluss der „neuen“ Keratometerwerte zu bewerten. Die Studie zur Validierung der Methode wurde mit Hilfe der Holladay 2 Formel durchgeführt. Hierbei hat sich ergeben, dass der mittlere Zonen EKR-Wert in der 4,5 mm Zone nach einer LASIK die beste Korralation mit der klinisch-historischen Methode bei einem mittleren Vorhersage-Fehler von -0.06 ± 0,56 dpt ergeben hat. Für post-RK Patienten hat sich ein Vorhersagefehler von -0,04 ± 0,94 dpt ergeben*.
*Jack T. Holladay, MD, MSEE, FACS; Warren E. Hill, MD, FACS; Andreas Steinmueller, MSc: Corneal Power Measurements Using Scheimpflug Imaging in Eyes With Prior Corneal Refractive Surgery: The Journal Of Refractive Sugery, 25, 863-868, 2009 Symes et al; Automated keratometry in routine cataract surgery: Comparison of Scheimpflug and conventional values, J Cataract Refract Surg. 2011 Feb;37(2):295-301
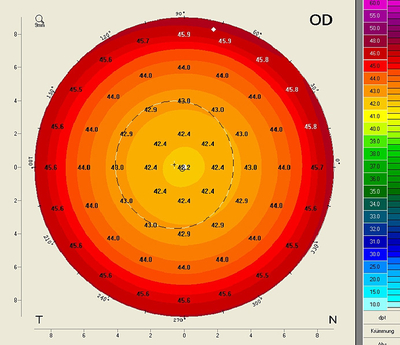
5. Die Total Corneal Refractive Power Map
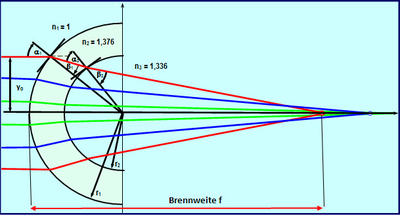
Zur Berechnung der Brechkraftwerte der Total Corneal Refractive Power Map wird die Ray Tracing Methode verwendet. Dabei werden parallele Lichtstrahlen durch die Cornea gesendet und die Brennweite an jeder Position mit Hilfe des Brechungsgesetztes von Snellius durch Simulation der Brechung an Vorder- und Rückfläche bestimmt. Die Lichtstrahlen werden in Abhängigkeit von den korrekten refraktiven Indizes von Luft, Corneagewebe und Kammerwasser, der jeweiligen Steigung der Hornhaut sowie der exakten Position der Lichtstrahlen unter Berücksichtigung der Hornhautdicke gebrochen. Dies ist notwendig, da Vorderfläche und Rückfläche aufgrund der Hornhautdicke geringfügig unterschiedliche prinzipale Ebenen haben. Aus der Brennweite kann dann jeweils die Brechkraft in Dioptrien an jeder Position errechnet werden. Die Karte berücksichtigt somit die Effekte "A" (refraktiver Effekt), "B" (Vorder- / und Rückfläche) und "C" (korrekte refraktive Indizes) und spiegelt somit am realistischsten die tatsächliche Brechkraft der Hornhaut wider.
Die folgende Abbildung zeigt die Total Corneal Refractive Map für eine Kugel mit rant. = 8,0 mm und rpost. = 6,58 mm.
Obwohl die Karte am realistischsten die refraktive Brechkraft der Hornhaut widerspiegelt, können die Werte nicht in eine IOL-Formel eingesetzt werden, die auf einem refraktiven Index von 1,3375 basiert, da sonst eine Doppelkorrektur erfolgen würde. Unabhängig von der IOL-Berechnung hat die Karte eine weitere wichtige Anwendung für den Kataraktchirurgen: Da die Karte sowohl die Vorder- als auch die Rückfläche sowie die sphärische Aberration berücksichtigt, können hiermit die Achslagen zur Zentrierung einer torischen IOL festgelegt werden. Im folgenden Abschnitt wird ersichtlich, welche Unterschiede sich ergeben, wenn man die Achslagen anhand der Sagittalen Krümmungskarte (nur Vorderfläche) oder anhand der Total Corneal Refractive Power Map bestimmt. Tonn et al, Anterior Surface–Based Keratometry Compared With Scheimpflug Tomography–Based Total Corneal Astigmatism; Invest Ophthalmol Vis Sci. 2015;56:291–298. DOI:10.1167/iovs.14-15659 Savini et al, An Analysis of the Factors Influencing the Residual Refractive Astigmatism After Cataract Surgery With Toric Intraocular lenses; Invest Ophthalmol Vis Sci. 2015;56:827–835. DOI:10.1167/ iovs.14-15903
6. Klinisches Beispiel: Unterschiedliche Achslagen der Hauptmeridiane für Hornhautvorder- und Hornhautrückfläche
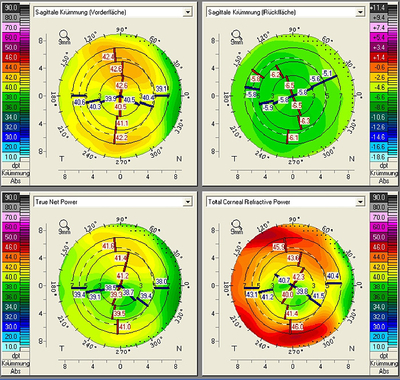
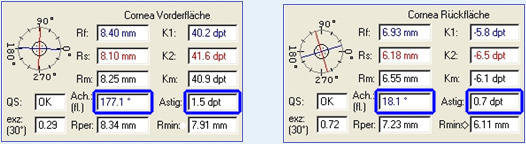
Folgendes klinisches Beispiel zeigt, welche Auswirkung eine unterschiedliche Topographie von Vorder- und Rückfläche auf die Achslagen der beiden Hauptmeridiane haben kann. In der folgenden Pentacam® Darstellung "4 Farbdarstellung wählbar" sind die Sagittalen Krümmungskarten der Vorderfläche und Rückfläche, die TrueNetPower-Karte und die Total Corneal Refractive Power Karte dargestellt. Die blauen und roten Linien geben die minimalen bzw. maximalen Brechkraftwerte auf den jeweiligen Ringen an. Die Linien zeigen dabei jeweils zum Zentrum (Apex), so dass anhand der Extremwerte sowohl der Betrag des Astigmatismus als auch die zugehörigen Winkelpositionen abgeleitet werden können.
Deutlich ist zu erkennen, dass steile und flache Achse des Zylinders in der Sagittale Krümmungskarte von Vorderfläche und Rückfläche bei verschiedenen Winkelpositionen liegen. Die unterschiedlichen Achslagen können auch anhand der simulierten Keratometerwerte, die bei einem Sagittalwinkel von 15° aus den Sagittalen Krümmungskarten von Vorder- und Rückfläche entnommen sind, numerisch dargestellt werden. Bei den simulierten Keratomerterwerten liegen flacher und steiler Meridian definitionsgemäß senkrecht aufeinander.
Für den flachen Meridian ergibt sich für die Vorderfläche eine Achslage bei 177°, für die Rückfläche von 18,1°. Dementsprechend ergeben sich bei Berücksichtigung von Vorder- und Rückfläche abweichende Werte sowohl für die Größe des Astigmatismus als auch die Winkelpositionen der steilen und flachen Achsen (siehe Abb. 9). Um den resultierenden Astigmatismus und die zugehörigen Achslagen von flachem und steilem Meridian in den verschiedenen Karten für verschiedene optische Zonen (bzw. auf Ringen) bestimmen zu können, gibt es jetzt eine neue Darstellung: Das Brechkraft-Verteilungs-Display. Mit Hilfe dieses Displays kann der Katarakt-Chirurg sich einen Überblick über die Homogenität der Brechkraftverteilung der Cornea verschaffen. Zudem sind die angegebenen Brechkraftwerte und Achslagen hilfreich, um torische IOLs zu zentrieren.
7. Das Brechkraft-Verteilungs-Display (neu)
Im neuen Brechkraft-Verteilungs-Display werden für verschiedene konzentrische Ringe mit zunehmendem Durchmesser, die sowohl um den Apex als auch um das Pupillenzentrum zentrierbar sind, die K-Werte für den steilen und flachen Meridian mit den zugehörigen Achslagen angezeigt. Die Werte werden für die Sagittale Krümmungskarte, die TrueNetPower-Karte sowie die Total Corneal Refractive Power Map angezeigt.
Zudem kann eine Topographiekarte rechts unten ausgewählt werden, um die Brechwerte ganzflächig darzustellen. Durch Auswahl einer Zone mit beliebig wählbarem Durchmesser kann im Histogramm links unten die Brechkraftverteilung für die gewählte Zone dargestellt werden.
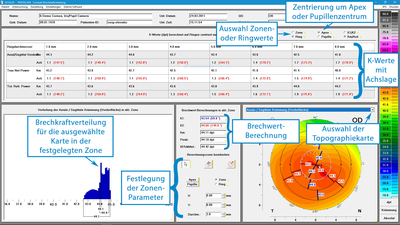
Im ausgewählten Beispiel (siehe vorhergehender Abschnitt) wird ersichtlich, dass die Achslage des flachen Meridians in der 3 mm Zone der Sagittalen Brechkraftkarte (175,4°) um 12,6° von der Achslage der selben Zone in der Total Corneal Refractive Map (162,8°) abweicht. Hauptursache ist die unterschiedliche Topographie der Rückfläche, aber auch die sphärische Aberration hat einen Einfluss, wie der Vergleich zu den Brechkraftwerten der TrueNetPower-Karte zeigt. Hier liegt die Achslage des flachen Meridians der 3mm Zone bei 167,3°. Das Beispiel zeigt, wie wichtig es ist, bei der Zentrierung von torischen IOLs den Astigmatismus der Hornhautrückfläche sowie die sphärische Aberration zu berücksichtigen. Das Brechkraft-Verteilungs-Display ermöglicht es dem Katarakt-Chirurgen, die Zentrierung einer torischen IOL festzulegen. Zudem kann er anhand der Brechkraftverteilungen einen Überblick über die Homogenität der Brechkraft der Hornhaut gewinnen.